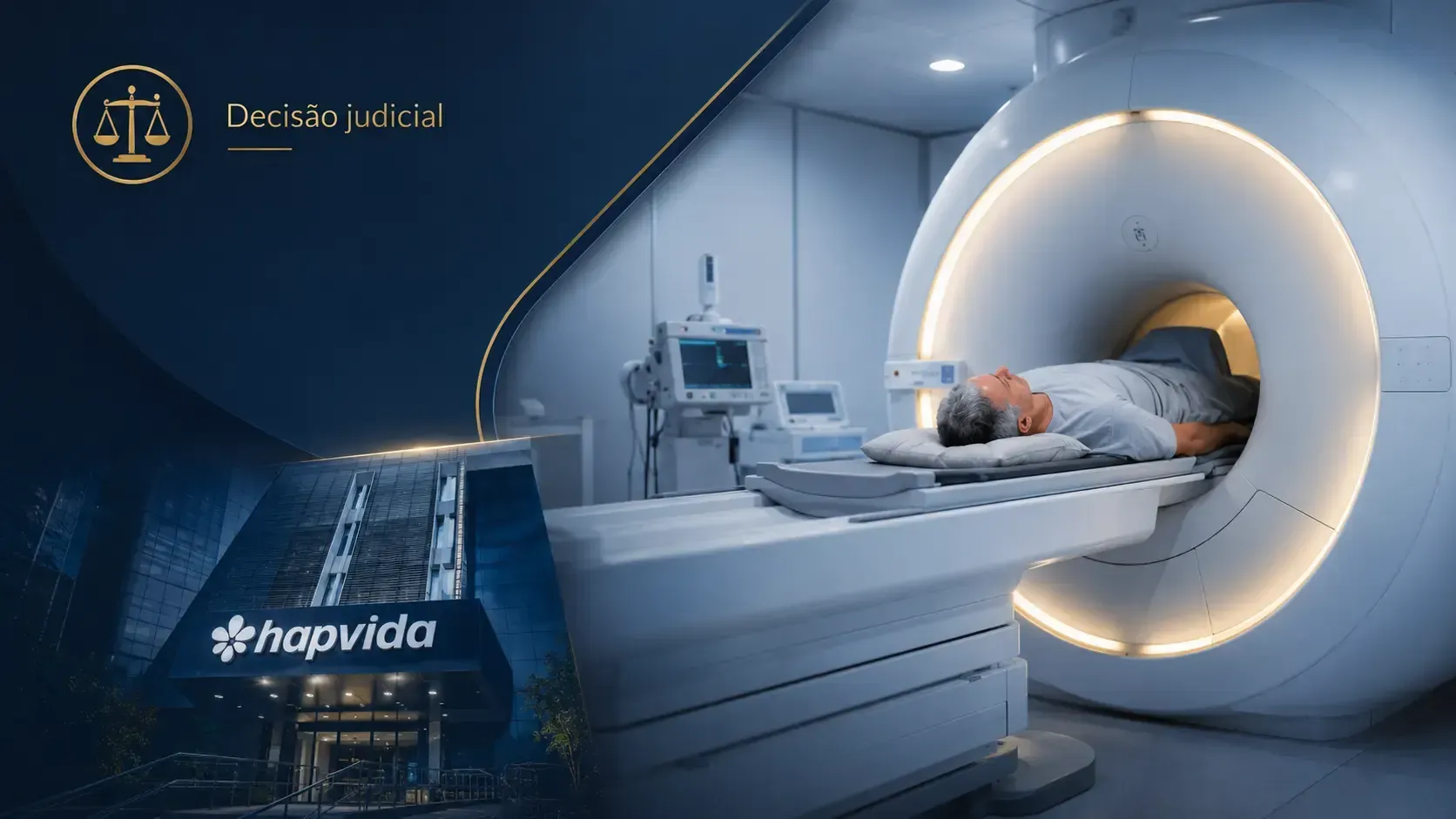
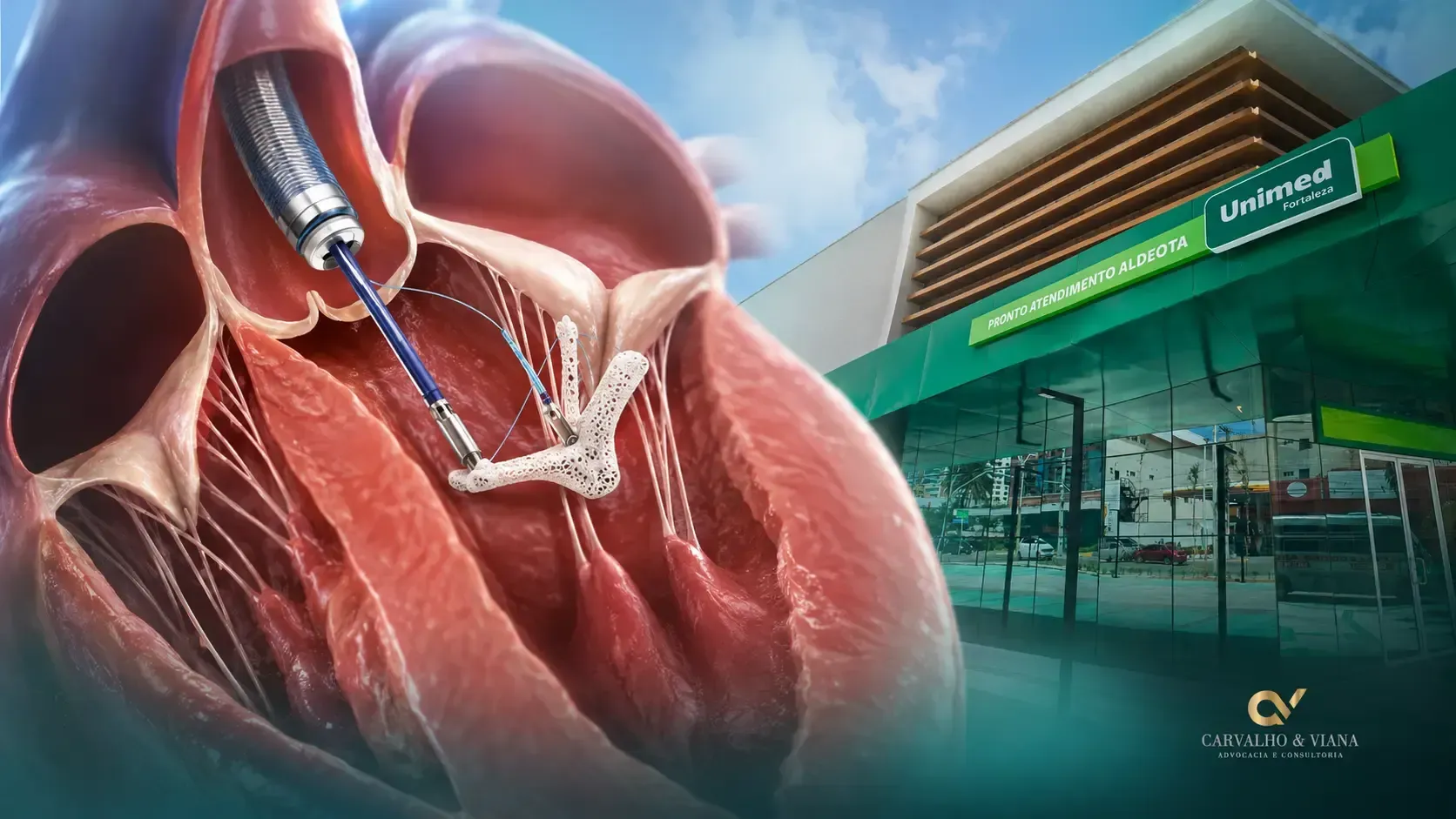
Justiça obriga Unimed Fortaleza a custear implante de MitraClip em paciente com doença cardíaca grave
Decisão determinou que a Unimed Fortaleza autorizasse e custeasse, em 24 horas, o procedimento de Reparo Transcateter de Borda a Borda Valvar Mitral, com implante de MitraClip, indicado para paciente em estado crítico.
Quando um plano de saúde nega um procedimento cardíaco urgente, o problema deixa de ser apenas uma divergência administrativa.
Em alguns casos, a demora na autorização pode colocar a vida do paciente em risco e impedir a realização do tratamento considerado mais seguro pela equipe médica.
Eu sou Stivel Carvalho, advogado especialista em direito de saúde, e neste artigo vou explicar uma decisão judicial proferida pela 25ª Vara Cível da Comarca de Fortaleza, em 8 de maio de 2026, envolvendo a Unimed Fortaleza Sociedade Cooperativa Médica Ltda., que foi obrigada a custear integralmente o procedimento de Reparo Transcateter de Borda a Borda
Valvar Mitral, mediante implante de MitraClip.
A ideia aqui é mostrar, de forma simples, o que foi decidido, por que a negativa do plano foi questionada e quais pontos podem fazer diferença em situações parecidas.
O que aconteceu no caso analisado pela Justiça
O caso envolvia um paciente idoso com insuficiência mitral severa sintomática primária por rotura de cordoalha, uma doença cardíaca grave, progressiva e já acompanhada de episódios de descompensação clínica e reinternações hospitalares.
Segundo a decisão, o paciente apresentava elevada fragilidade clínica e risco extremamente alto para uma cirurgia convencional de troca valvar.
Por esse motivo, o caso foi avaliado por uma equipe multidisciplinar, chamada na decisão de Heart Team, que indicou a realização do procedimento de Reparo Transcateter de Borda a Borda Valvar Mitral, com implante de MitraClip.
Na prática, a equipe médica entendeu que esse procedimento seria a alternativa terapêutica mais adequada e segura diante do risco cirúrgico convencional.
Qual foi o problema com a Unimed Fortaleza
O procedimento foi solicitado à Unimed Fortaleza, incluindo os materiais, órteses, próteses e
insumos necessários para a realização da intervenção.
A cobertura, porém, foi negada.
De acordo com a decisão, a operadora justificou a negativa afirmando que o procedimento “Reparo Transcateter de Borda a Borda Valvar Mitral — Implante de MitraClip” não constaria no rol previsto pela Resolução Normativa.
Com isso, também foram recusados os materiais necessários ao procedimento.
Esse ponto é muito importante: a discussão não era apenas sobre um item isolado. Segundo a decisão, os insumos negados eram indispensáveis para a própria realização do tratamento indicado.
Ou seja, negar os materiais equivalia, na prática, a inviabilizar integralmente o procedimento médico prescrito.
O que a Justiça decidiu contra a Unimed Fortaleza
A Justiça deferiu a tutela de urgência e determinou que a Unimed Fortaleza autorizasse e custeasse integralmente o procedimento indicado.
A decisão obrigou o plano de saúde a custear o Reparo Transcateter de Borda a Borda Valvar Mitral, mediante implante de MitraClip, conforme a prescrição médica apresentada no processo.
A cobertura determinada incluiu todos os materiais necessários e indispensáveis à realização do tratamento, especialmente aqueles indicados na inicial.
O prazo fixado foi de 24 horas.
Também foi estabelecida multa diária de R$ 1.000,00 em caso de descumprimento, limitada a R$ 30.000,00.
Por que a decisão considerou o caso urgente
A urgência foi reconhecida porque o paciente estava internado em estado crítico, com risco concreto de agravamento irreversível do quadro clínico e até mesmo de morte.
A decisão destacou que não seria compatível com a gravidade do caso aguardar o desfecho normal do processo.
Esse é um ponto essencial em demandas contra plano de saúde: quando há risco grave à saúde do paciente, a demora pode tornar o processo inútil.
Por isso, em determinadas situações, a Justiça pode analisar o pedido de forma urgente, antes mesmo da decisão final da ação.
O rol da ANS podia ser usado como justificativa absoluta para negar o tratamento?
Segundo a decisão, não.
A negativa da operadora se baseou na alegação de ausência de previsão do procedimento no rol da ANS.
No entanto, a decisão registrou que o rol de procedimentos da ANS não pode servir como limitação absoluta ao tratamento prescrito pelo médico assistente, especialmente quando demonstrada a necessidade do procedimento, a inexistência de alternativa terapêutica eficaz e o risco concreto à vida e à saúde do paciente.
O ponto central é o seguinte: para a Justiça, naquele caso específico, a indicação médica, a gravidade do quadro e a urgência do tratamento tiveram peso decisivo.
Isso não significa que todo caso terá o mesmo resultado. Cada situação depende dos documentos, da negativa apresentada pelo plano, da prescrição médica e da urgência demonstrada.
Mas a decisão mostra que uma negativa baseada apenas na ausência do procedimento no rol pode ser questionada quando há indicação médica consistente e risco concreto ao paciente.
A prescrição médica fez diferença no caso?
Sim.
A decisão mencionou expressamente o relatório médico apresentado no processo, no qual constava a gravidade do quadro clínico e a indicação do procedimento com MitraClip como alternativa terapêutica mais segura e adequada.
Esse detalhe fez diferença porque a Justiça analisou a situação a partir de elementos médicos concretos.
Não se tratava de uma escolha genérica do paciente. Havia relatório médico, exame, negativa formal do plano e indicação de procedimento por equipe especializada.
Na prática, em casos envolvendo plano de saúde, a documentação médica costuma ser uma das partes mais importantes da análise.
Quanto mais claro for o relatório médico sobre o diagnóstico, a urgência, o tratamento indicado e o risco da não realização, mais objetiva tende a ser a discussão.
Quais documentos podem ser importantes em casos parecidos
Em situações parecidas, o paciente ou familiar precisa organizar bem os documentos antes de buscar orientação jurídica.
No caso analisado, a decisão mencionou relatório médico, exame e negativa formal do plano. Esses documentos foram relevantes para demonstrar a probabilidade do direito e o risco de dano.
Entre os documentos que podem ser importantes em casos semelhantes, estão:
- relatório médico detalhado;
- prescrição do procedimento, cirurgia, exame ou tratamento;
- laudos e exames relacionados ao diagnóstico;
- negativa formal do plano de saúde;
- protocolos de atendimento;
- documentos que demonstrem a urgência;
- carteirinha do plano;
- comprovantes de pagamento, quando houver;
- registros de comunicação com a operadora.
Cada caso precisa ser analisado individualmente. A simples existência de uma negativa não significa, por si só, que haverá decisão favorável.
O que faz diferença é o conjunto de documentos, a indicação médica e a demonstração concreta da necessidade do tratamento.
O que fazer quando o plano de saúde nega procedimento cardíaco urgente
Quando o plano de saúde nega um procedimento cardíaco urgente, o primeiro cuidado é preservar a prova da negativa.
Sempre que possível, solicite a negativa formal por escrito. Também guarde protocolos, mensagens, e-mails, relatórios médicos, exames e qualquer documento que demonstre a urgência do caso.
Outro ponto importante é pedir ao médico assistente um relatório claro, explicando o diagnóstico, o tratamento indicado, a razão da escolha daquele procedimento e os riscos da demora ou da não realização.
Em casos graves, como internação, risco de morte ou agravamento rápido do quadro clínico, o tempo pode ser decisivo.
Por isso, a orientação jurídica deve ser buscada com rapidez, para que os documentos sejam analisados e a melhor estratégia seja definida conforme o caso concreto.
Teve cirurgia, procedimento ou tratamento negado pelo plano de saúde?
Se você ou alguém da sua família recebeu uma negativa do plano de saúde, é importante analisar o caso com cuidado.
Medicamentos de alto custo, UTI, home care, cirurgias, exames, internações, procedimentos cardíacos e tratamentos negados podem exigir atuação rápida, especialmente quando há risco à saúde do paciente.
Cada situação precisa ser examinada a partir dos documentos médicos, da negativa apresentada pelo plano e da urgência demonstrada.
Para receber orientação jurídica em Direito de Saúde, entre em contato pelo WhatsApp clicando no botão abaixo.
MAIS PUBLICAÇÕES